«صبح من» با مطاب پزشکی: سیستمهای بهداشتی همواره بهدنبال بالابردن سطح سلامت افراد جامعه و بهبود کیفیت زندگی بهخصوص در دوران میانسالی و کهنسالی هستند. در این میان روشهای پیشگیری از بیماریها (ازجمله واکسیناسیون در بزرگسالان) از مؤثرترین روشها برای این منظور هستند.
به گزارش «صبح من»، پیشگیری از بیماریهای عفونی و عوارض ناشی از آنها در افراد میانسال و کهنسال کمک شایانی به بالابردن کیفیت زندگی و سطح سلامت افراد جامعه خواهد کرد. در این میان، واکسیناسیون، در برابر بیماریهای عفونی رایج و پرمخاطره، مهمترین و مؤثرترین روش پیشگیری از بیماریهای عفونی است.
چرا واکسیناسیون در بزرگسالان مهم است؟
افراد مسن بیشتر در معرض بیماریهای عفونی و عوارض آنها هستند؛ زیرا، با افزایش سن واکنش سیستم ایمنی بدن نسبت به ویروسها و باکتریها کاهش مییابد. از سوی دیگر، با افزایش سن شانس ابتلا به بیماریهای مزمن مانند دیابت، فشارخون و بیماریهای عروقی بیشتر میشود که خود شرایط مساعدتری را برای افزایش عوارض بیماریهای عفونی به وجود میآورد.
همچنین افراد مسن بیشتر در معرض عوارض ناشی از بیماریهای پیشگیریپذیر با واکسیناسیون (شامل طولانیشدن دورۀ بیماری، بستری در بیمارستان، ناتوانیهای جسمی موقت یا دائمی و حتی مرگ) هستند.
واکسیناسیون میتواند افراد را از بسیاری از بیماریهای عفونی ایمن کند، مانند آنفولانزا، ذاتالریه (پنومونی)، هرپس و زونا، پاپیلوم، سیاه سرفه، هپاتیت A و B و بسیاری از بیماریهای دیگر. برای برخی از این بیماریها هیچ درمانی وجود ندارد یا در بعضی موارد عوارض بیماریها بسیار شدید و جبرانناپذیر است. بنابراین تزریق انواع واکسن بزرگسالان نقش بسیار مهمی در ارتقا سلامت این افراد دارد.
هفت واکسن ضروری در بزرگسالان
هر کشوری برنامۀ واکسیناسیون مشخصی دارد که توسط سیستم بهداشتی و درمانی آن کشور تعیین میشود. کمیته واکسیناسیون مرکز کنترل و پیشگیری بیماریها در امریکا (CDC)، واکسیناسیون در مقابل چهار بیماری مهم شامل آنفولانزا، ذاتالریه (Pneumonia)، زونا (Herpes Zoster) و سیاهسرفه (Pertussis) را در افراد بالای ۵۰ سال توصیه میکند.
اغلب واکسنهایی که در دوران کودکی تزریق میشوند در بزرگسالی نیاز به تزریق دوز یادآور دارند. برای مثال واکسن دوگانه (دیفتری، کزاز) پس از تکمیل واکسیناسیون در دوران کودکی.
1. واکسن آنفولانزا بزرگسالان
افراد میانسال و کهنسال، بهعلت داشتن بیماریهای زمینهای و تضعیف طبیعی سیستم ایمنی، بیشتر در معرض عوارض ویروس آنفولانزا هستند.
طبق گزارشCDC، نیمی از موارد بستری در بیمارستان و ۶۴ درصد از موارد مرگومیر ناشی از بیماری آنفلوانزا مربوط به افراد بالای ۶۵ سال است که واکسن آنفولانزا دریافت نکردهاند. توصیۀ کمیتۀ واکسیناسیون این مرکز، دریافت سالیانه یک دوز واکسن آنفولانزا با فرمول ویروس غیرفعالشده (Inactivated) برای تمام افراد بالای ۶۵ سال است.
البته دریافت واکسن آنفولانزا برای همۀ سنین توصیه میشود؛ ولی، در افراد بالای ۶۵ سال اهمیت بیشتری دارد. بهترین زمان دریافت واکسن آنفولانزا نیز اواخر سپتامبر و اوایل اکتبر است؛ زیرا، شیوع فصلی آنفولانزا معمولاً از ماه اکتبر تا ماه می (سال بعد) است.
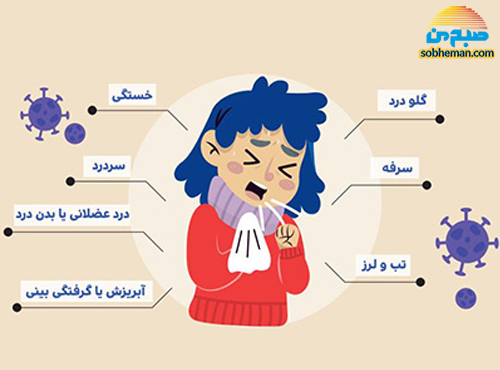
عوارض ناشی از واکسن تزریقی آنفولانزا شامل عوارض محل تزریق (قرمزی، حساسیت و تورم موضعی)، سردرد، تب خفیف، تهوع و درد عضلانی است که در مقایسه با عوارض جدی خودِ بیماری قابل چشمپوشی است.
واکسن آنفولانزا تهیهشده از ویروس زندۀ ضعیفشده در افراد بالای ۵۰ سال توصیه نمیشود.
هیچ واکسنی بیخطر نیست؛ اما، ویروسهای استفادهشده در واکسن معمولی آنفولانزا (HotShot) حاوی بخش غیرزنده و غیرفعال ویروس هستند که تنها سبب برانگیختگی سیستم ایمنی و ایجاد پادتن در مقابل ویروس میشوند و لذا خاصیت بیماریزایی ندارند. ویروسهای موجود در انواع دیگر واکسن حاوی ویروس زندۀ ضعیفشده (مانند قطرۀ بینی واکسن آنفولانزا) نیز قدرت تکثیر ندارند و نمیتوانند سبب بروز آنفولانزا شوند.
پس از واکسیناسیون هم امکان ابتلا به آنفولانزا وجود دارد؛ ولی، بیماری بسیار ضعیفتر و با عوارض کمتری بروز خواهد کرد.
۲٫ واکسن پنومونی بزرگسالان
طبق آمار مرکز کنترل و پیشگیری از بیماریها، بیماری پنومونی و عوارض آن (ازجمله مننژیت باکتریایی) سالانه بیش از ۵۰۰,۰۰۰ فرد را در امریکا گرفتار میکند. گروههایی که بیشتر در معرض بیماری پنومونی و عوارض آن (شامل بستری در بیمارستان و مرگومیر ناشی از آن) هستند افراد بالای ۶۵ سالاند و نیز افرادی که بیماریهای مزمن دارند مانند بیماریهای قلبیوعروقی، بیماریهای حاد تنفسی و دیابت.
باکتری عامل پنومونی، که Streptococcus Pneumoniae)) نام دارد، میتواند سبب ایجاد گروهی از بیماریها شامل سینوزیت و عفونت گوش میانی در سادهترین فرم تا موارد مهاجم و خطرناک مانند ذاتالریه، عفونت خون و مننژیت شود. تاکنون حدود ۹۰ نوع از این باکتری شناخته شده است که حدود ۳۵ـ۳۰ درصد آنها میتوانند سبب عفونت انسانی شوند.
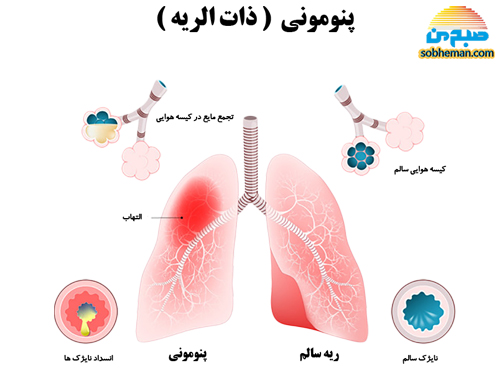
امروزه واکسن موجود پنومونی میتواند حاوی ۲۳ پلیساکارید مربوط به ۲۳ گونه مختلف باکتری استرپتوکک پنومونیه باشد که به نوموواکس یا PPSV23 شهرت دارد. در سال ۲۰۰۰، واکسن PCV13 که حاوی ۱۳ پلیساکارید مربوط به ۱۳ گونه دیگر باکتری پنومونی است مورد تأیید FDA قرار گرفت.
واکسن پنومونی Pneumovax)) کاملاً مطالعه و آزمایش شده است و تزریق آن در افراد بالای ۲ سال کاملاً ایمن است.
عوارض ناشی از واکسن پنومونی میتواند شامل عوارض موضعی تزریق مانند درد، حساسیت و تورم محل تزریق و همچنین عوارض عمومی شامل سردرد، درد عضلانی، خستگی و لرز باشد.
سازمان واکسیناسیون امریکا (ACIP) توصیه میکند، افراد بالای ۶۵ سال باید حداقل یک بار PPSV23 را دریافت کنند. اگر فردی قبل از ۶۵ سالگی واکسن PPSV23 را دریافت کرده، توصیه میشود با نظر پزشک یک دوز دیگر PPSV23 را با فاصله ۵ سال از واکسن قبلی بعد از ۶۵ سالگی دریافت کند.
همچنین توصیه میشود که افراد بالای ۶۵ سال ابتدا یک دوز PCV13 و سپس یک دوز PPSV23 را یک سال بعد دریافت کنند.
اگر فردی یک دوز PPSV23 را بعد از ۶۵ سالگی دریافت کرد، حائز اهمیت است که یک دوز PCV13 با فاصلۀ یک سال بعد از PPSV23 تزریق کند. این فاصلۀ زمانی کمک میکند که سطح آنتیبادی در مقابل باکتری استرپتوکک نومونیه در بالاترین حد مورد انتظار باقی بماند.
۳٫ واکسن زونا (هرپس زوستر Herpes Zoster)
افزایش سن خطر برانگیختگی ویروس واریسلا را بالا میبرد که بهصورت زونا بروز میکند. افراد مسن دچار ویروس هرپس زوستر عوارض و علائم شدیدتری را نشان میدهند. واکسیناسیون علیه ویروس هرپس زوستر ممکن است ریسک ابتلا به بیماری زونا را کاهش ندهد؛ ولی، قطعاً عوارض ناشی از ویروس زونا را، که شامل عوارض عصبی و نورالژیک بوده و بسیار دردناک است، کاهش میدهد.
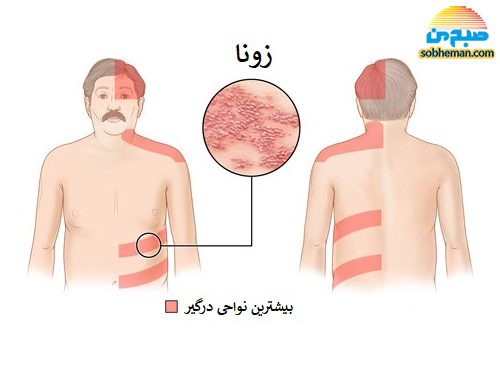
دو نوع واکسن مورد تأیید برای بیماری زونا موجود است که شامل فرمول زندۀ ضعیفشدۀ ویروس (ZVL- Attenuated Zoster Vaccine) و فرمول تهیهشده از بخش غیرزندۀ ویروس، که بهصورت نوترکیب تهیه میشود، (RZV- Recombinant Zoster Vaccine) است.
طبق توصیۀ سازمان واکسیناسیون امریکا، تزریق دو دوز از واکسن غیرزندۀ نوترکیب هرپس با فاصله ۲ ماه از هم برای همۀ افراد بالای ۵۰ سال توصیه میشود.
۴٫ واکسن سیاهسرفه (Pertussis) و واکسن کزاز بزرگسالان
واکسن سیاهسرفه یا پرتوزیس بخشی از واکسیناسیون رایج در کودکان است. تحقیقات نشان میدهد که،۱۰ـ۵ سال بعد از آخرین واکسن پرتوزیس کودکان اثر ایمنی واکسن در بدن افراد از بین میرود. بنابراین یک دوز واکسن بوستر Td، که یک واکسن دوگانه شامل واکسن کزاز بزرگسالان و واکسن سیاهسرفه بزرگسالان است، برای همۀ افراد بزرگسال ازجمله افراد بالای ۶۵ سال توصیه میشود.

۵٫ واکسن هپاتیت ب
سازمان واکسیناسیون امریکا توصیه میکند که افراد زیر باید واکسن هپاتیت ب را دریافت کنند:
همۀ نوزادان؛
همۀ کودکان و نوجوانان کمتر از ۱۹ سال که واکسینه نشدهاند؛
بزرگسالان ۱۹ تا ۵۹ سال؛
بزرگسالان ۶۰ سال و بالاتر که در معرض خطر ابتلا به هپاتیت ب هستند.
گروههای زیر در خطر ابتلا به هپاتیت ب هستند:
افرادی که در معرض خطر عفونت از طریق تماس جنسی قرار دارند؛
افرادی که شریک جنسی آنها هپاتیت B دارد؛
افراد فعال جنسی که در یک رابطۀ طولانیمدت و تکهمسری نیستند (برای مثال، فردی که در ۶ ماه گذشته بیش از یک شریک جنسی داشته است)؛
افرادی که بهدنبال ارزیابی یا درمان عفونت مقاربتی هستند؛
مردانی که با مردان رابطۀ جنسی دارند؛
افرادی که در معرض خطر عفونت با دریافت خون و فراوردههای خونی هستند؛
افرادی که مواد مخدر تزریق میکنند؛
افرادی که با فردی مبتلابه هپاتیت B زندگی میکنند؛
افرادی که در مراکز نگهداری افراد دارای معلولیت رشدی زندگی یا کار میکنند؛
کارکنان مراقبتهای بهداشتی و ایمنی عمومی که در محل کار در معرض خطر قرارگرفتن خون یا مایعات بدن آلوده به خون هستند؛
افرادی که دیالیز میشوند؛
افراد مبتلابه دیابت؛
مسافران بینالمللی که به کشورهایی که هپاتیت B در آنها شایع است میروند؛
فرد مبتلابه ویروس هپاتیت C؛
افراد مبتلابه بیماری مزمن کبدی؛
افراد مبتلابه عفونت HIV؛
افرادی که در زندان هستند.

دوز «تقویتکننده یا بوستر» دوز اضافی واکسن است که میتواند اثربخشی واکسن را افزایش دهد. اکثر افراد سالم نیازی به دوز تقویتکننده ندارند؛ اما، میتوان برای بررسی ایمنی بدن و تصمیمگیری درمورد اینکه آیا دوز تقویتکنندۀ واکسن ضروری است یا نه آزمایش خون انجام داد.
۶٫ واکسن سرخک در بزرگسالان
واکسن سرخک در قالب واکسن سه گانۀ MMR، که شامل واکسن سرخک، سرخجه و هاری است، به همۀ کودکان تزریق میشود. بزرگسالان همچنین باید درمورد واکسن سرخک در بزرگسالان با MMR از طریق ۱ یا ۲ دوز (بسته به عوامل خطر) دارای ایمنی کافی باشند، مگر اینکه شواهد احتمالی دیگری مبنیبر مصونیت در برابر سرخک، اوریون و سرخجه داشته باشند.
تزریق یک دوز واکسن MMR یا سایر شواهد احتمالی مصونیت برای اکثر بزرگسالان کافی است. هیچ توصیهای برای یک برنامۀ جبرانی در میان بزرگسالان برای دوز دوم MMR (برای مثال، افرادی که قبل از سال ۱۹۸۹ متولد شدهاند یا موارد دیگر) وجود ندارد.
۷٫ واکسن گارداسیل
بعضی از سویههای ویروس HPV که عامل زگیل تناسلی است میتوانند موجب ایجاد سرطان دهانۀ رحم و تعدادی سرطان دیگر ازجمله سرطان حلق و حنجره شوند. واکسن گارداسیل یک واکسن است که در برابر ابتلا به این سویههای پرخطر در افراد ایمنی ایجاد میکند.